泌尿器科_疾患
性病(淋病、クラミジア感染症、コンジローマ)など
性感染症とは、性行為によって伝播するすべての感染症のことです。淋菌、クラミジア、梅毒、エイズウイルス、肝炎ウイルス(B型、C型)、性器ヘルペス、尖圭コンジローマ、マイコプラズマなどがその代表です。
性感染症は歴史と共に始まり、今日まで、そして将来も絶えることなく続くと思われます。
パートナーを特定することなどで性感染症にかからない行動をとることが大切です。
尿路結石
尿路結石症とは、尿路(腎臓、尿管、膀胱、尿道)に結石が出来ることにより、血尿、わき腹の痛みなどを引き起こす疾患です。結石は尿中のカルシウムやシュウ酸、りん酸、尿酸などが固まって出来ますが、その明らかな原因は不明です。
蛋白尿
尿は血液が腎臓で濾過されて作られます.血液を濾過する腎臓そのものに異常がある場合に尿に蛋白が混じります。原因として腎炎などの腎臓内科的疾患が考えられます。血尿
おしっこに血が混じることです。健康診断などで尿潜血陽性を指摘されたら、膀胱炎などの感染症、尿路結石、尿路腫瘍などが考えられますので専門医への受診をお勧めします。
膀胱炎
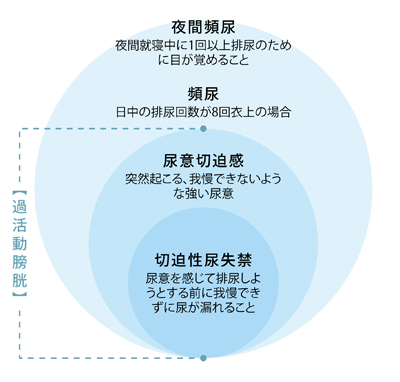
尿道から細菌が入って、膀胱に炎症が起こる病気です。頻尿、排尿時痛を伴います。過活動膀胱
症状

急にトイレに行きたくなり、間に合わないかもとヒヤヒヤする
家事や電話中にすぐトイレに行きたくなる

夜、何度もトイレに起きてよく眠れない

尿がもれて恥ずかしい思いをした

長時間の外出を避けている

トイレが気になって旅行を楽しめない
過活動膀胱の症状は、尿意切迫感=我慢できない強い尿意、を感じることが大前提の症状症候群で、図のように、通常は頻尿と夜間頻尿を伴い、尿漏れがある場合とない場合があります。いずれにせよ、突然我慢できない尿意を感じるため、日常生活に支障が生じます。
性別、年齢、原因疾患により治療方法はやや異なりますが、生活習慣と過活動膀胱は関係があるとされ、①肥満の改善 ②運動療法 ③食事療法 ④便秘改善 ⑤過度のカフェイン、アルコール、炭酸飲料の摂取を避ける ⑥長時間の座位を避ける、ことなどにより症状の改善が期待できます。
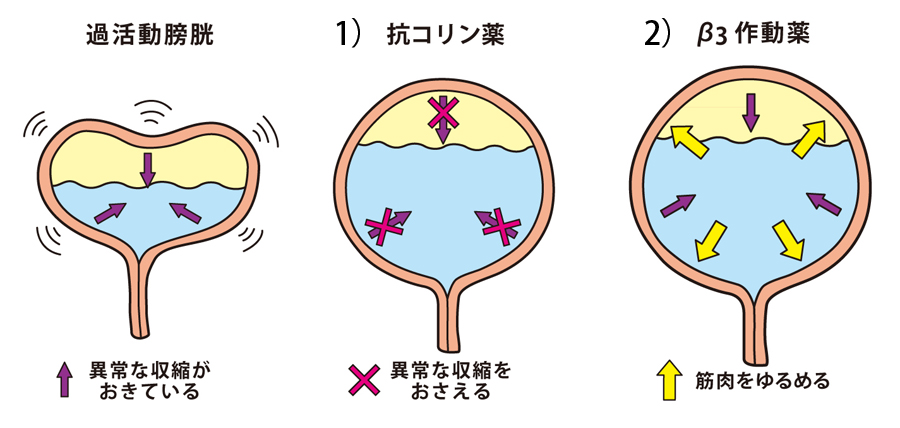
生活習慣の改善と同時に、症状に応じた内服治療を行えば、さらに日常生活の苦痛も軽減されます。OABの治療薬には1)抗コリン剤 2)β3作動薬の2種類があります。
抗コリン剤は膀胱の異常な収縮を抑える働きがあり、β3作動薬は膀胱の筋肉を緩めます。症状のある方はぜひ当院にご相談ください。
頻尿、尿失禁
尿失禁とは、尿が自分の意志とは無関係に漏れる状態です。下着がぬれるため、尿臭など社会的、衛生的に問題となります。尿失禁は ①腹圧性尿失禁 ②切迫性尿失禁 ③混合性尿失禁 ④溢流性尿失禁 ⑤機能性尿失禁、に分類されます。
①の腹圧性尿失禁とは、咳、くしゃみ、笑う、重いものを持つ、急に立ち上がる、などの腹圧が急にかかる動作によって生じる尿漏れで、多くは膀胱の出口の尿道に問題があり、子どもを産んだ経験のある中高年の女性に多く見られます。
②の切迫性尿失禁は、突然強烈な尿意を感じ(尿意切迫感)、トイレに行く途中で排尿するのが間に合わずに尿が漏れる状態で、多くは膀胱に問題があるために生じます。男女とも加齢に伴って発生頻度は増加します。
①と②を合併したものが③の混合性尿失禁で、腹圧性尿失禁の女性の約30%は切迫性尿失禁を合併すると言われています。
④の溢流性尿失禁は、膀胱に貯まった尿を出し切ることが出来ず、たらたらと漏れてくる尿失禁で、前立腺肥大症による残尿の増加、糖尿病などによる膀胱支配神経の障害などが原因となります。
⑤の機能性尿失禁とは、歩行障害などでトイレまで間に合わない、または認知症でトイレの場所がわからない、などで生じる尿漏れの状態です。
治療は、①行動療法として、水分やカフェイン接種を控える生活指導や、少しずつ排尿間隔を延長することにより膀胱容量を多くする膀胱訓練、が有効です。
②膀胱の収縮を抑える薬を内服する薬物用法では、現在様々なお薬が開発され、尿失禁が劇的に改善するようになりました。
腹圧性尿失禁は咳、くしゃみ、急に立ち上がる、などの腹圧が急にかかる動作によって生じる尿漏れで、多くは膀胱の出口の尿道に問題があり、子どもを産んだ経験のある中高年の女性に多く見られます。
治療は切迫性尿失禁と重なる部分がありますが、重症の場合は手術が必要となることもあります。
尿漏れは、いつ頃から、どのような時に、どのくらい漏れるのかを十分把握し、どの尿失禁の分類に当てはまるのかを正しく診断できれば十分コントロール可能です。
生活の質を良くするため、恥ずかしがらずに医療機関を受診することをお勧めします。
前立腺がん
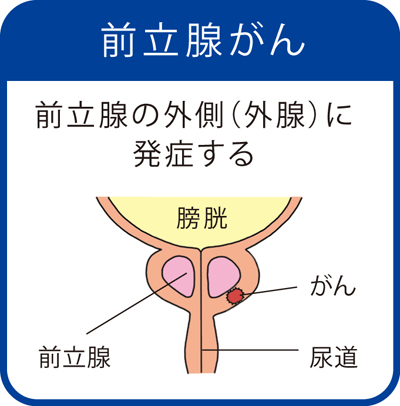
前立腺肥大症と前立腺癌は発生部位が異なる違う病気です。
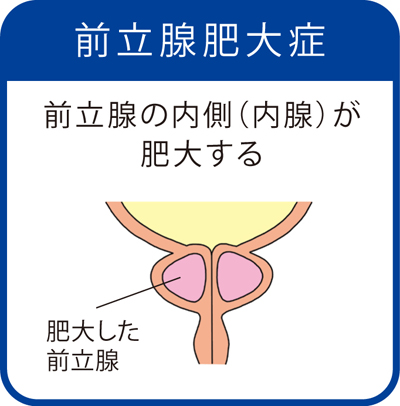
前立腺肥大症は前立腺の内側が肥大するのに対して、前立腺癌は前立腺の外側に発症することが多くみられます。
前立腺癌による初期症状はまったくありません。また多くの他の癌と同じで、癌の原因は不明ですが、男性ホルモンが関与していることは間違いありません。
前立腺癌の好発年齢は60歳代に始まり、高齢になるほど増加します。早期診断は血中前立腺特異抗原(PSA)を測定することです。前立腺癌の特徴は、高齢者(65歳以上)に多いこと、一般的に進行速度が遅いこと、進行癌でも確立した治療方法があること、など他の分野の癌にない特徴があります。
前立腺癌の治療は、手術療法、放射線療法、内分泌療法(わかりやすく言えば女性ホルモンを注射・内服)などがあります。
前立腺癌による初期症状はまったくありません。また多くの他の癌と同じで、癌の原因は不明ですが、男性ホルモンが関与していることは間違いありません。
前立腺癌の好発年齢は60歳代に始まり、高齢になるほど増加します。早期診断は血中前立腺特異抗原(PSA)を測定することです。前立腺癌の特徴は、高齢者(65歳以上)に多いこと、一般的に進行速度が遅いこと、進行癌でも確立した治療方法があること、など他の分野の癌にない特徴があります。
前立腺癌の治療は、手術療法、放射線療法、内分泌療法(わかりやすく言えば女性ホルモンを注射・内服)などがあります。
前立腺肥大症
症状

夜、何度もトイレに起きてよく眠れない

仕事中や会議中にすぐトイレに行きたくなる

急にトイレに行きたくなり、間に合わないかもとヒヤヒヤする

トイレが気になって旅行を楽しめない

長時間の外出を避けている
前立腺は、男性のみにある生殖器で、解剖学的には膀胱の出口を取り囲むようにあります(図1.2.3)。
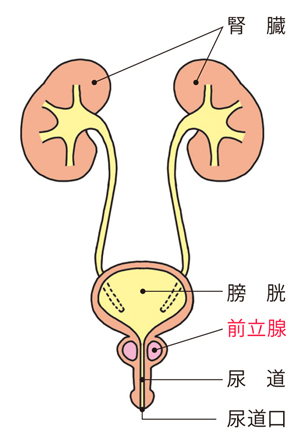
図1
正常な尿路図
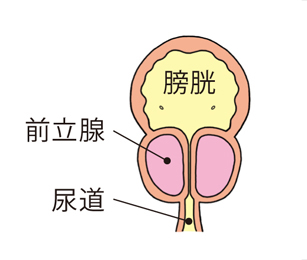
図2
前立腺が肥大し尿道を圧迫している
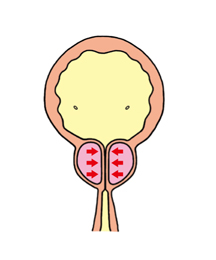
図3
前立腺の過剰な収縮により尿道を圧迫している
図1
正常な尿路図
図2
前立腺が肥大し尿道を圧迫している
図3
前立腺の過剰な収縮により尿道を圧迫している
精液の一部の液を分泌し、その正確な役割はよく分かっていませんが、生殖機能として精子の働きを活発にすると言われています。(図1)
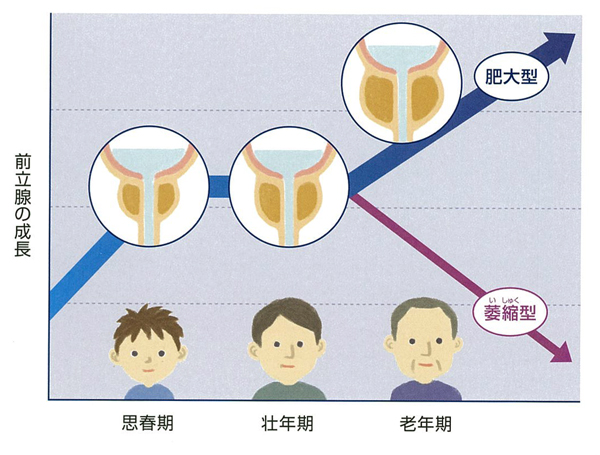
前立腺は思春期を境に急激に大きさを増して約20グラムに達し、45歳ぐらいまではほぼ横ばいの状態が続きます。その後、肥大の場合60歳代になるまで急激に大きくなります(図4)。
前立腺肥大症の症状は、前立腺が尿道を圧迫することにより「尿が出にくい」という排尿障害と、「トイレが近い」という畜尿障害をあわせもっています。
図4
Warning: Undefined variable $additional_loop in /home/tamuracl/tamura-cl.com/public_html/news/wp-content/themes/tamuracl/archive.php on line 28
Warning: Attempt to read property "max_num_pages" on null in /home/tamuracl/tamura-cl.com/public_html/news/wp-content/themes/tamuracl/archive.php on line 28


